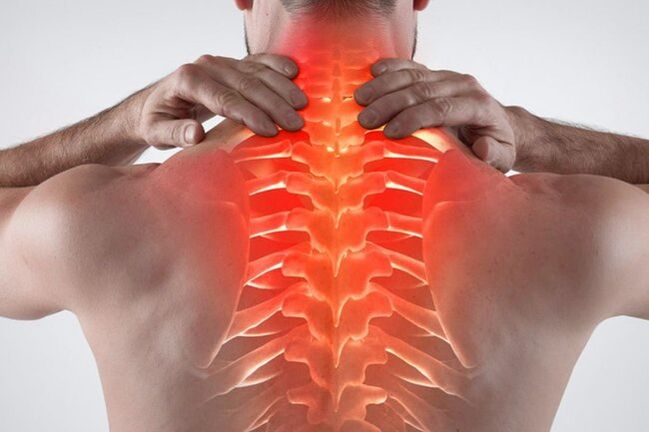
A osteocondrose torácica é unha enfermidade dexenerativa común. Hai síntomas específicos de osteocondrose torácica, que indican o inicio da patoloxía. Nas fases iniciais, o malestar non molesta moito ao paciente, polo que non ten présa por buscar axuda dun especialista. Co paso do tempo, os síntomas intensifícanse, o que obriga ao paciente a acudir ao médico, onde se atopa unha patoloxía descoidada. Debería saber por que sinais iniciais se determina a osteocondrose e que métodos de tratamento son máis eficaces.
Que é a osteocondrose torácica e como xorde
A osteocondrose da rexión torácica caracterízase pola aparición de procesos destrutivos-distróficos na sección media da dorsal. A destrución localízase entre a 8a e a 19a vértebra. Para saber que vértebra se ve afectada, é necesario realizar estudos diagnósticos precisos. A osteocondrose da rexión torácica adoita acompañarse de formidables complicacións, incluído o prolapso ou a hernia. Sen complicacións, a enfermidade é rara, xa que a destrución do tecido da cartilaxe leva inevitablemente á destrución de todo o marco vertebral.
Cando un paciente desenvolve un trastorno circulatorio ou un desgaste relacionado coa idade das articulacións, o anel fibroso situado na cavidade do disco intervertebral comeza a colapsar, perdendo a súa estrutura normal. Dado que a destrución é lenta, nas fases iniciais aparecen microfendas, a través das cales se filtra o núcleo pulposo.
A medida que o compoñente interno vai filtrándose, o anel fibroso comeza a debilitarse, o que leva a un estiramento e rotura graduais. Cando sobresae o núcleo pulposo, prodúcese unha hernia intervertebral, que é a complicación máis común da osteocondrose. A patoloxía implica danos no tecido da cartilaxe, o que provoca molestias importantes. A dor lumbar intensa tamén está asociada a síndromes neurolóxicos que se desenvolven a partir de pellizcos ou irritacións das raíces nerviosas.
Síntomas da osteocondrose mamaria
Na fase inicial, o paciente non sente molestias, polo tanto, nesta fase, a enfermidade só se pode detectar por casualidade. A enfermidade ten moitos síntomas que poden disfrazarse doutras patoloxías.
Os síntomas da osteocondrose torácica pódense sentir polas seguintes manifestacións:
- Respirar é difícil. Xorden problemas, manifestados por falta de aire e sensación de falta de aire. Isto indica danos nas vértebras torácicas e medula espiñal.
- O principal síntoma é a dor na zona do peito. Tamén hai unha sensación acuciante no corazón, que recorda bastante a un ataque isquémico.
- O malestar prodúcese cando a parte traseira se dobra. A medida que a enfermidade avanza, a dor nesta posición aumenta.
- No contexto do deterioro da circulación sanguínea, hai unha sensación de frialdade nas extremidades inferiores ou superiores.
- Dor no peito no fondo das hernias intervertebrais emerxentes. O malestar adoita sentirse con máis forza na parte esquerda ou dereita da zona afectada.
- Molestias na gorxa e problemas para tragar. Se hai irritación das terminacións nerviosas na parte superior da rexión torácica, aparece unha tose.
- As mulleres poden experimentar dores no peito que non están relacionadas con cambios cíclicos ou desequilibrios hormonais.
- Unha sensación de hormigueo ou ardor aparece na zona das pernas e dos pés.
- O pelo e as uñas vólvense fráxiles, aburridos.
- O herpes zóster ocorre con menos frecuencia.
- A dor nas costas e no peito prodúcese ao mesmo tempo.
- Menos frecuentemente, hai molestias no estómago, fígado ou páncreas.
- A aparición de dor ríxida nas costelas, que indica unha neuralxia intercostal.
- Hai signos de condrosis torácica e compresión: unha patoloxía similar.
- Hai problemas no traballo do tracto gastrointestinal. Ten náuseas e pesadez no estómago.
- Nos homes, pode caer unha libido. Os problemas xorden na esfera xenitourinaria.
- Cando está de pé ou sentado durante moito tempo, prodúcese unha molestia grave.
- Hai unha forte dor de cabeza acompañada de mareos. Poden aparecer xaquecas con aura.
- O paciente adoita desenvolver neuralxia intercostal.
- A dor pode irradiar ao pescozo ou á parte inferior das costas.
Se atopas unha osteocondrose torácica agregada e os seus signos ou algúns deles, é necesario consultar urxentemente a un terapeuta, neurólogo, ortopedista. Ademais, estes síntomas deben alertarse en ausencia de problemas no tracto gastrointestinal, no sistema cardiovascular e nos pulmóns.
Tamén hai síntomas agudos e subagudos. Se, cunha exacerbación da osteocondrose da rexión torácica, o paciente experimenta unha forte dor que priva ao paciente da súa capacidade de traballo e só pode observar o descanso na cama, entón o curso subagudo é lento e non limita significativamente a actividade motora do paciente.
Un claro signo de lesión lenta: non hai dor aguda. Os síntomas na etapa subaguda bórranse. Non hai molestias cos movementos básicos do corpo, incluído inhalar, espirrar ou xirar. Unha persoa non sofre dor nun soño, polo que se facilita o proceso de adormecer.
Para que o curso subagudo da enfermidade non empeore e entre en remisión, débense observar regras importantes:
- Está prohibido levantar pesas.
- Non se pode dobrar bruscamente.
- Está prohibido estar moito tempo sentado ou de pé. Unha persoa a miúdo inconscientemente neste estado asume unha postura prexudicial para a columna vertebral, polo que hai unha carga excesiva na dorsal, o que conleva outra exacerbación.
- Evite a hipotermia. Comprobouse que a inobservancia dun réxime de temperatura cómodo para o corpo convértese nunha exacerbación do proceso inflamatorio. A humidade tamén é prexudicial para as articulacións.
A duración do curso subagudo é individual. Se segue as recomendacións médicas, o paciente librarase completamente do malestar dentro de 2-3 semanas. Se o tratamento conservador e o descanso non axudan e o paciente comeza a sufrir náuseas, mareos e debilidade, é urxente consultar un especialista. Tales síntomas indican unha exacerbación.
Graos de desenvolvemento da osteocondrose da rexión torácica
Hai 4 etapas clínicas da enfermidade, durante as que o paciente desenvolve signos de patoloxía:
- Na fase inicial, non hai síntomas clínicos. A primeira etapa prodúcese no contexto da aparición de procesos destrutivos na cartilaxe e no tecido óseo. Na primeira etapa tampouco hai rotura nin estiramento do anel fibroso, polo que tampouco hai hernias. Poden detectar saíntes iniciais e signos de dexeneración da cartilaxe.
- A segunda etapa presenta pequenas dores ou molestias. Un paciente atento busca un médico, polo que se detecta axiña a osteocondrose da rexión torácica. As persoas que non queiran visitar a un especialista aínda poden soportar a segunda etapa empregando os remedios dispoñibles, pero a automedicación non será suficiente durante moito tempo. Nesta fase, poden aparecer os síntomas neurolóxicos máis comúns, incluíndo dor de cabeza, queimaduras na zona intercapular, dor no pescozo e subidas de presión arterial. Tamén nesta fase hai un aumento da destrución dexenerativa na columna vertebral: o anel fibroso sobresae, o que leva á aparición dunha hernia intervertebral da rexión torácica.
- A terceira etapa xa é difícil para o paciente. Desenvólvense síndromes neurolóxicos persistentes, incluíndo dor radiante constante nos omóplatos, brazos, clavícula e parte inferior das costas. O paciente pode presentar trastornos somáticos e autonómicos, o que indica unha alteración no funcionamento do sistema nervioso. O paciente é atormentado a miúdo por náuseas, dores de cabeza incesantes, mareos, dores nas costas. Tamén poden aparecer signos cardíacos, gastroenterolóxicos ou pulmonares disfrazados da enfermidade. Nesta fase, hai unha desmineralización activa do tecido óseo e da cartilaxe. Hai unha tendencia á lesión.
- A última etapa é a cuarta. No contexto da osteocondrose e da hernia, xorden consecuencias irreversibles: a mobilidade dos discos intervertebrais está completamente perdida e o tecido cartilaxinoso no lugar dun longo curso de inflamación é substituído por osteófitos. Para eliminalos é necesaria unha operación.
Para non levar o corpo a un estado semellante ao do estadio 3 ou 4, é mellor visitar un médico co menor sinal. Canto antes se detecte a enfermidade e se inicie a terapia, máis rápido o paciente volverá á normalidade e aprenderá a vivir con osteocondrose. O proceso destrutivo patolóxico non se pode deter completamente, pero pode ralentizarse levando un estilo de vida saudable, usando medicamentos e realizando ximnasia diaria. Canto máis tarde o paciente se dirixe ao médico, máis difícil é deter a síndrome da dor severa asociada á dexeneración do tecido da cartilaxe.
Factores de risco e causas da enfermidade
Non hai ningunha razón exacta que cause cambios destrutivos na columna vertebral. Un papel importante na aparición da patoloxía atribúese a un factor hereditario. Está probado que os individuos que padecen inactividade física teñen máis probabilidades de ter problemas coa dorsal que os que exercen regularmente. Ademais, unha actividade física excesiva pode provocar a destrución da cartilaxe a idades temperás.
O adelgazamento e a destrución dos discos intervertebrais está intimamente relacionado coa sobrecarga espinal. Se os músculos non son o suficientemente fortes e a parte traseira está sometida a unha sobrecarga regular, prodúcese a destrución do tecido da cartilaxe.
Que razóns poden causar osteocondrose:
- A obesidade. Cando tes sobrepeso, hai unha forte presión de peso na columna vertebral. Como resultado, prodúcese a destrución prematura do tecido óseo.
- A presenza dunha anomalía na estrutura dos ósos e cartilaxe. Tales problemas póñense incluso durante o período de desenvolvemento intrauterino.
- Asimetría conxénita de ocos intraarticulares nas articulacións intervertebrais do tipo de anomalía do tropismo, contribuíndo á aparición dun proceso dexenerativo-distrófico na columna vertebral.
- A presenza de espasmo muscular, espondilose, puntos gatillo crónicamente persistentes e trastornos vasculares na rexión torácica. Estas patoloxías tamén contribúen á aparición de osteocondrose na rexión torácica.
- Exposición prolongada á vibración da columna vertebral en posición sentada. Un exemplo de traballo é un minibús ou un condutor de autobús.
- Frecuente tensión física asociada ao levantamento pesado. Exemplos son o traballo como cargador ou as actividades deportivas profesionais.
- Fumar e abuso de alcol. As persoas con estilos de vida pouco saudables son máis propensos a ter falta de minerais no corpo e mala circulación, o que leva a problemas nas costas.
- Estilo de vida sedentario. Cunha actividade física insuficiente, prodúcese unha lixiviación acelerada de calcio, que se asocia a malos procesos metabólicos. Como resultado, os ósos volven fráxiles. Ademais, atrofíase o tecido muscular, debido a que a carga na columna vertebral aumenta moito. O resultado é dor, molestias frecuentes cun esforzo físico mínimo.
Debido aos discos intervertebrais, ofrécese suficiente mobilidade da dorsal. Os discos intervertebrais xogan un papel absorbente de choque. Co desenvolvemento da osteocondrose, prodúcese un proceso acelerado de desmineralización, pérdese a humidade vital das articulacións. Isto leva a molestias, diminución da mobilidade na columna vertebral.
Os factores de risco para a osteocondrose mamaria inclúen:
- Idade avanzada. Nas persoas maiores prodúcese a dexeneración natural, polo que, despois de 40 anos, a enfermidade detéctase con máis frecuencia.
- Muller. Nas nenas hai períodos que contribúen á lixiviación activa do calcio dos ósos: embarazo e menopausa. Sen un apoio farmacolóxico adecuado, as enfermidades da columna son propensas a producirse.
- A presenza de trastornos hormonais, enfermidades endocrinolóxicas. Se o paciente ten diabetes mellitus ou hipotiroidismo non compensado, pode producirse dexeneración do disco intervertebral a idades temperás.
- Inmobilización prolongada. Se o paciente está enfermo e ten que deitarse moito tempo, prodúcense procesos atróficos nos músculos, o que provoca dores nas costas.
- Lesións nas costas anteriores. Cando se estiran os ligamentos e os tendóns, aumenta o risco de osteocondrose na rexión torácica.
- A presenza de escoliose. A mala postura no futuro provoca graves problemas na columna vertebral, incluíndo osteocondrose e hernia.
Diagnóstico da osteocondrose torácica
Se o paciente sospeita de problemas de espalda, é necesario consultar a un terapeuta. O médico realiza un exame xeral do paciente, pregunta por queixas, mide a presión arterial. Se hai sospeita dun problema neurolóxico, o paciente remítese a un especialista estreito: un traumatólogo, neurólogo ou ortopedista.
Na cita cun especialista especializado, tamén preguntan por queixas, realizan un diagnóstico inicial do paciente. Baseado nun exame visual, prescríbese un conxunto de medidas diagnósticas, que inclúen:
- Radiografía. Coa axuda dunha radiografía, pode avaliar o estado do sistema esquelético en termos xerais. Se o paciente ten unha hernia ou osteocondrose, pódense notar indicios de patoloxía: a distancia entre os discos intervertebrais reducirase e ás veces nótase escurecemento no lugar da suposta hernia. Se os resultados da imaxe non se adaptan ao especialista, ten que seguir buscando a causa da dor e do malestar.
- TC ou resonancia magnética. Os métodos de diagnóstico máis precisos que permiten examinar con precisión o estado do foco da inflamación na imaxe. Pódese ver unha imaxe máis detallada na resonancia magnética, pero se hai contraindicacións (a presenza dun marcapasos ou próteses nas articulacións), prescríbese a tomografía computarizada. A TC é unha radiografía mellorada que permite ver con detalle o óso, o tendón e o ligamento. A imaxe representa a imaxe en forma de imaxe tridimensional, polo que os detalles do dano son claramente visibles.
- Análise de sangue bioquímico e xeral. Estas análises son necesarias para avaliar a saúde do paciente. Se se atopa un aumento dos leucocitos, a ESR, isto indica un proceso inflamatorio activo no corpo. Coa destrución activa do tecido óseo, atópanse no sangue niveis reducidos de calcio e unha deficiencia de colecalciferol (vitamina D3).
- Gammagrafía da columna vertebral. O método de investigación revela a destrución activa do tecido óseo. O tecido óseo débil é moi susceptible á fraxilidade. O método revelará a tendencia e os signos de dexeneración.
Para diagnosticar a enfermidade, ten que acudir a un especialista experimentado. Para o diagnóstico final, é necesario un cadro clínico completo, tendo en conta varios métodos de investigación de laboratorio.
A osteocondrose torácica da columna vertebral require unha diferenciación xunto coas seguintes patoloxías:
- Espondilopatía dishormonal.
- Patoloxías do sistema urinario, incluíndo urolitíase, cistite ou pielonefrite.
- Enfermidades do sistema cardiovascular, con exclusión de arritmia sinusal, taquicardia e anxina de peito.
- Enfermidades do tracto gastrointestinal, incluíndo pancreatite crónica, úlceras estomacais e duodenais, síndrome do intestino irritable.
- Lesións previas, fracturas.
- Tumores no peito, incluído un curso maligno.
- Artrite reumatoide (determinada por unha análise de sangue para a proteína C reactiva, proba reumática e VSH).
- Osteomielite da columna vertebral.
- Proceso inflamatorio agudo.
- Espondilitis anquilosante.
- Espondilolistese.
Tratamento da osteocondrose da columna torácica
Para retardar a progresión da enfermidade, é necesario un enfoque integrado da terapia. Nas fases iniciais só se mostra unha terapia conservadora, consistente no uso de medicamentos e métodos de tratamento de fisioterapia. En casos avanzados, cando o paciente ten hernias grandes e un grao pronunciado de dexeneración ósea, prescríbese unha operación. Non se automedique na casa. Os remedios populares non eliminan a osteocondrose da columna torácica.
En que casos se realiza a cirurxía?
A osteocondrose iniciada na rexión torácica afecta negativamente á calidade de vida do paciente. Se o paciente ten molestias constantes que interfiren coa vida normal, tendo en conta a falta de efecto do tratamento con medicamentos, pódese ofrecer unha solución cirúrxica ao problema.
As indicacións absolutas para a cirurxía inclúen:
- Falta de sensibilidade na vexiga e nos intestinos.
- Se a sensibilidade nas pernas desaparece e o paciente perde a capacidade de moverse de forma independente.
- Parálise debido a un forte crecemento excesivo da hernia.
Noutros casos, o paciente toma a decisión de eliminar a formación hernial de forma independente. Se a enfermidade realmente trae angustia grave e o estado do paciente non mellora no contexto dun tratamento conservador, os médicos recomendan unha cirurxía.
Tratamento farmacolóxico da osteocondrose da columna torácica
Durante o período de exacerbación, o médico asistente prescribe varios medicamentos necesarios para aliviar o proceso inflamatorio. O período agudo caracterízase por unha forte dor que só se pode aliviar coa medicación. Se se toma suficiente medicación, o paciente mellora. Só un especialista experimentado pode prescribir medicamentos; a auto-medicación é inaceptable.
A osteocondrose da columna torácica trátase cos seguintes medicamentos:
- Antiinflamatorios non esteroides, analgésicos ou analxésicos. Estes medicamentos están deseñados para aliviar rapidamente as dores nas costas asociadas a un proceso inflamatorio activo. O efecto de tomar pílulas ou inxeccións séntese ao día seguinte. Tomar calquera medicamento do grupo AINE vai acompañado de efectos secundarios cun uso prolongado, polo tanto, os expertos recomendan limitar o uso de drogas ao período mínimo, non máis de 1-2 semanas. Os analxésicos son máis prexudiciais para a mucosa gástrica, causando gastropatía e inflamación. Os pacientes con risco reciben certos medicamentos deseñados para protexer a mucosa gastrointestinal. Exemplos son inhibidores da bomba de protóns, bloqueadores do receptor de histamina H2, antiácidos. As persoas con úlceras e gastrite son mellor evitar o uso de AINE ou tomar análogos modernos cun efecto selectivo.
- Relaxantes musculares. Estes medicamentos son moi eficaces no tratamento da espasticidade muscular. Alivia a dor asociada á tensión muscular. Actúan sobre os puntos gatillo situados no tecido muscular pinzado. Canto máis se sobrepasa unha persoa, maior será o seu número. Os relaxantes musculares eliminan ben a tensión nos músculos e, polo tanto, presentan un efecto analxésico. Debe tomar medicamentos nun curso, a duración media da terapia é de polo menos 2-4 semanas.
- Vitaminas do grupo B. Asigne B1, B6, B12 en forma de inxeccións cunha composición combinada. En grandes doses, estas substancias teñen un efecto analxésico e teñen un efecto positivo sobre o sistema nervioso. As drogas neurotróficas son eficaces no tratamento da dor asociada ás raíces nerviosas. Coa axuda da nutrición, é imposible repoñer a norma destas substancias necesarias para acadar un efecto terapéutico, polo que se prescriben en forma de medicamentos. A duración media dun curso de inxeccións é de 2-3 semanas. Despois, se é necesario, pasan ás tabletas.
- Ungüentos antiinflamatorios, xeles. Se a dor é tolerable e as formas sistémicas de AINE están contraindicadas, prescríbense medicamentos externos. A vantaxe dos remedios externos é que non causan efectos secundarios. En casos raros, poden aparecer alerxias cutáneas, pero a pomada non causará deterioro do sangue gastrointestinal ou de laboratorio. Outra vantaxe dos produtos para exteriores é a posibilidade de uso a longo prazo. Podes fregar os xeles ata 4 semanas, despois das cales descansan. O médico e o tratamento determinan o esquema e a duración da terapia.
- Honroprotectores. Son substancias complexas usadas para nutrir o tecido da cartilaxe das articulacións. É necesario usar medicamentos durante un curso longo, polo menos seis meses, despois do cal toman unha pausa de 2-3 meses e repítese o curso da terapia. Dentro de 2-3 meses utilízanse formas de liberación inxectables, xa que son mellor absorbidas. Despois pasan ao tratamento de apoio, incluído o uso de comprimidos. É importante entender que a medicación non detén a destrución do tecido da cartilaxe. Só crean nutrición adicional, o que ralentiza os procesos dexenerativos que se producen nos ósos e articulacións.
- Preparacións complexas de calcio e vitamina D3. Comprobouse que os residentes en latitudes do norte non reciben suficiente vitamina D3, porque a actividade solar é baixa durante todo o ano nesta rexión. Para desfacerse da hipovitaminose, é necesario tomar suplementos de colecalciferol no inverno e no outono nos cursos mentres a actividade solar é mínima. Sen esta vitamina, a asimilación de calcio e outros minerais é imposible. Debido a unha longa deficiencia de calcio, o adelgazamento do tecido óseo prodúcese co paso do tempo, polo que unha persoa sofre osteocondrose e outras complicacións. O calcio e o D3 son mellor absorbidos en combinación, polo que se prescriben preparacións complexas. O médico asistente debe prescribir a dose e o curso de administración.
Como complemento ao tratamento, pódense prescribir homeopatía, antiespasmódicos e multivitaminas complexas.
Terapia conservadora para a osteocondrose mamaria
Durante o período de recuperación, o paciente debe prestar suficiente atención á rehabilitación. Canto máis coidado o paciente manteña a saúde, menos frecuentes producirán ataques da enfermidade.
Os tratamentos conservadores máis eficaces inclúen:
- Terapia do exercicio. Coa axuda de exercicios, o paciente aprende a manter as costas rectas, fortalece o corsé muscular. A fisioterapia pódese facer a calquera idade, varias veces á semana. O complexo selecciónase individualmente, tendo en conta as características anatómicas do paciente. Comezar a execución gradualmente, pasando nun primeiro momento non máis de 5 minutos ao día. A medida que melloran as calidades físicas, o paciente aprende a facer exercicios máis difíciles durante un longo período de tempo.
- Corsé de apoio. Os dispositivos anatómicos serven para soportar os músculos debilitados, se hai contraindicacións para o seu fortalecemento. O paciente elixe unha venda segundo a altura e o tipo de cita. O médico asistente debe seleccionar o modelo axeitado. A duración e o patrón de uso atribúense individualmente. Non podes usar un corsé todo o día, se non, os músculos das costas serán aínda máis débiles.
- Masaxe. Na práctica médica, as masaxes son un dos métodos máis populares e ao mesmo tempo efectivos de tratamento conservador, en presenza de osteocondrose da rexión torácica nun paciente. Durante o período de recuperación, os músculos necesitan apoio adicional. É útil cando o fluxo sanguíneo mellora temporalmente e os músculos sobreextendidos non se pechan coa técnica adecuada. Debe asistir a sesións de especialistas varias veces ao ano en cursos.
- Fisioterapia. Os procedementos de fisioterapia están moi estendidos en prácticas traumáticas, ortopédicas e neurolóxicas. Coa axuda de procedementos, mellórase o fluxo sanguíneo local, úsanse medicamentos sistémicos externamente e o aparello actúa sobre os tecidos danados. Como resultado, os músculos quéntanse e elimínase o proceso inflamatorio crónico na zona afectada. Exemplos de procedementos médicos: magnetoterapia, terapia de ondas de choque, electroforese.
Con menos frecuencia prescríbense terapia manual e acupuntura.
A osteocondrose da rexión torácica é unha enfermidade grave se se inicia. Para evitar que a enfermidade continúe de forma aguda, é necesario tratar de forma integral a patoloxía.



























